肝がん
肝臓は、成人で800~1,200gと体内最大の臓器です。肝臓に発生する悪性腫瘍は、原発性肝がん(肝臓から発生したがん)と転移性肝がん(他臓器のがんが肝臓に転移したがん)に大別されます。原発性肝がんは、肝細胞がんが約90%、胆管細胞がんが約5%を占め、残りには、小児の肝がんである肝細胞芽腫、成人でのまれながんが含まれます。
年齢別にみた肝臓がんの罹患(りかん)率は、男性では45歳から増加し始め、70歳代に横ばいとなり、女性では55歳から増加し始めます。罹患率、死亡率は男性のほうが高く、女性の約3倍です。日本国内の死亡率の年次推移は、男女とも最近減少傾向にあり、罹患率は男性で減少、女性で横ばい傾向にあります。
我が国での肝臓がんの大部分を占める肝細胞がんについて解説し、肝細胞がんを単に肝がんと表記します。
肝がんと肝炎ウィルス
肝がんは、肺がんや子宮頸がんと並び、主要な発生要因が明らかになっているがんの1つです。ウイルスの持続感染によって、肝細胞で長期にわたって炎症と再生がくり返されるうちに、遺伝子の突然変異が積み重なり、肝がんへ進展すると考えられています。肝がんと関係があるのは主にB、Cの2種類です。
日本では、肝細胞がんの80%がHCV、15%がHBVの持続感染に起因すると試算されています。B型、C型肝炎ウイルスに感染した人は、肝がんになりやすい「肝がんの高危険群」と言われています。
肝炎ウイルスに感染すると多くは「肝炎」という病気になります。全身倦怠感、食欲不振、尿の濃染(尿の色が紅茶のように濃くなる)、黄疸などがあります。しかし、自覚的には何の兆候もなく、自然に治癒することもあります。また、肝炎ウイルスが身体に侵入しても、「肝炎」という病気にならず、健康な人体と共存共栄し、「ヒトは何らの身体的被害を受けず、肝炎ウイルスもヒトの身体から駆逐されず体内にとどまる」という状況もあります。このように、体内に肝炎ウイルスを持っていても健康な人のことを肝炎の「キャリア」といいます。肝炎ウイルスの感染経路としては次のようなものがあります。
1.妊娠・分娩による感染
母親がB型ウイルスの保菌者と判明すると、垂直感染を防止するために、新生児には直ちにワクチン治療が行われ、B型肝炎の発病を防止する措置がとられています。
2.血液製剤の注射による感染
現在は、ウイルスの存在する血液は輸血には使わないという体制がほぼ確立していますが、B型にもC型にも検査で見つけられない場合がわずかながらあることも事実で、輸血による肝炎が完全にゼロになったわけではありません。
3.性行為による感染
B型肝炎やC型肝炎の夫婦間感染率は低く、通常の性行為では感染する危険性は低いことが報告されていますが、HBe抗原が陽性の場合は感染力が強いので、専門医に相談することをお勧めします。
4.針刺し行為による感染
医師・看護師などの医療従事者が、採血時や検査・処置・手術中などに肝炎ウイルスを持つ人の血液がついた針を誤って自分の皮膚に刺すなどの針刺し事故や、集団予防接種での針の再利用、入れ墨・針灸治療などに使った針の使いまわし、麻薬注射のまわし打ちなどで起こる感染のことです。
以上、肝炎ウイルスの感染ルートについて解説しました。しかし、1.~4.の感染ルートのどれにも思いあたるものがないという場合も多く、「このルートだ」と断定することは必ずしも容易ではありません。1.~4.以外の未知の感染ルートがあるかもしれません。
肝炎ウイルスに感染していることが判明したら、肝がんにかかりやすい候補者と心得るべきで、「肝がんの高危険群」といいます。
現段階では、C型肝炎に対して期待されている治療は、インターフェロンによる治療です。インターフェロン治療により発がんのリスクを軽減できたとの報告も幾つかあります。
また、最近では新しいインターフェロンやリバビリンというインターフェロンの効果を高める内服薬も登場し、従来より治療効果が高まっており期待されています。また、B型肝炎に関しては、内服の抗ウイルス薬であるラミブジンが発がんまでの期間や肝硬変への進展を抑制したとの報告もあります。しかし、いずれもまだ十分な決め手となっていないのが現状です。ですから、高危険群者は肝がんにかかっても手遅れにならないうちに早期発見・治療することが必要です。
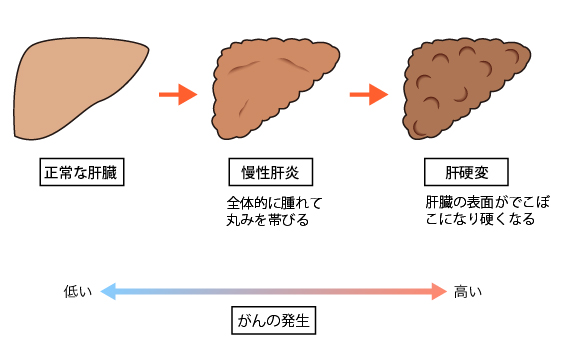
感染以外の肝がんのリスク要因としては、大量飲酒と喫煙、さらに食事に混入するカビ毒のアフラトキシンが確実とされています。ほかに、糖尿病患者でリスクが高いことや、コーヒー飲用者でリスクが低いことを示す研究結果があり、その確認が今後の課題となっています。
肝がんの症状
肝がんに特有の症状は少なく、肝炎・肝硬変などによる肝臓の障害としての症状が主なものです。肝炎・肝硬変のために医師の診察の際に、肝がんが発見されるというケースが多くみられます。肝炎・肝硬変の症状といえば、食欲不振、全身倦怠感、腹部膨満感、尿の濃染、黄疸、吐下血が挙げられます。肝がんの症状といえば、肝臓の部位に「しこり」や痛みを感ずることです。また、突然の腹痛、貧血症状は、肝がんが破裂・出血したときに認められる症状です。しかし、これらの症状は、他の臓器の病気でもみられますので肝がんに特有とはいえません。
肝がんの診断
肝がんの診断は、血液検査と画像診断法により行われます。どちらか一方だけでは不十分です。また、血液検査や画像診断法を駆使しても「肝がん」と診断がつけられないこともあり、その場合は針生検といって、肝臓の腫瘍部分に針を刺して少量の組織片をとり、顕微鏡で調べることも行われることがあります。
1.画像診断
肝がんの診断に重要な検査は、超音波検査、CTとMRI検査で、外来で行える検査です。 超音波検査は放射線の被曝がなく、腫瘍と血管の位置がよくわかります。ただ、患者様の状態や部位によっては見えにくい場合があります。
2.CT検査は身体の横断面を撮影します。肝がんは血管の豊富な腫瘍で、造影剤という薬を静脈から急速に注射して、早いタイミングで撮影すると肝がんがよく描出されます。
MRI検査は、超音波検査やCTで肝がんがあることがわかれば、診断や治療において必須な検査ではありません。しかし、典型的な肝がんではなく、超音波検査やCTで診断が困難である場合は、いろいろ条件をかえてMRIを撮像することで、より診断が深められることがあります。また新しくできたMRI用造影剤を使用するとこれまでの造影CTでは検出できなかった新たな肝がんが発見されることもあります。
3.腫瘍マーカー
肝がんの腫瘍マーカーとしては、AFP(アルファ型胎児性タンパク)やPIVKA IIなどが用いられます。一般的に腫瘍マーカーは、がんが存在すると検出され、がんが大きくなるにつれて、腫瘍マーカーも数値が上昇します。治療をしてがんが小さくなったり、身体から完全になくなってしまえば、腫瘍マーカーの数値は下降したり、正常化(陰性になる)します。また、肝がん以外の肝炎・肝硬変だけでも陽性のことがあり、全面的に信頼できるわけではありません。
4.針生検
中画像診断で典型的な結果が得られず診断がつけられない場合には、超音波検査で肝臓内部を見ながら細い針を腫瘍部分に刺し、少量の腫瘍組織を採取する針生検という方法を行うことがあります。出血を起こしたり、がんを広げてしまう危険性がないわけではありません。
肝がんの病期(ステージ)
がんの進行程度(病期)を大まかに示すものとして「ステージ分類」があります。
ステージ分類は1から4までの4段階に分けられており、数字が大きいほどがんが進行していることを意味します。日本肝癌研究会の定めた「原発性肝癌取扱い規約(第4版)」から抜粋したものです。
肝がんが、1)直径2cm以下である、2)1個だけである、3)血管侵襲(がんが血管の中に入り込んでいる状態)がない、という条件のうち
- ステージ1:1)、2)、3)のすべてに合致
- ステージ2:1)、2)、3)の2項目に合致
- ステージ3:1)、2)、3)の1項目のみに合致
- ステージ4:1)、2)、3)の1項目も合致しない
さらに、リンパ節転移があるもの、遠隔転移(肝臓以外の身体部分に転移がある)は、1)、2)、3)にかかわらずすべてステージ4となります。
肝がんの治療
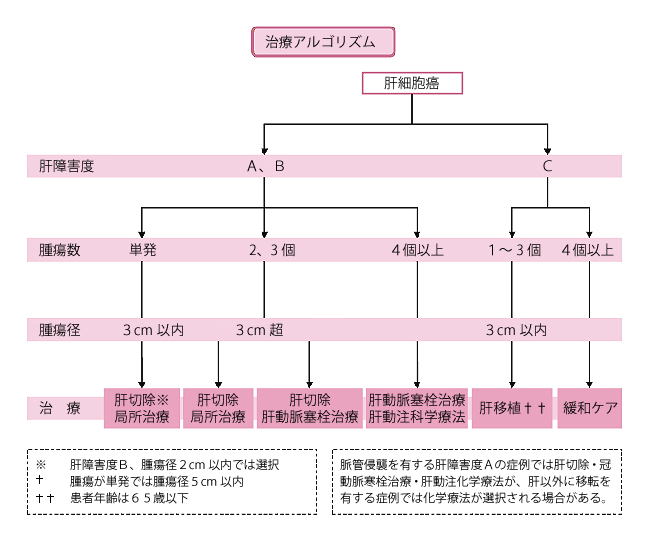
外科療法、穿刺療法(ここでは経皮的エタノール注入療法、ラジオ波焼灼療法など、身体の外から針を刺して行う治療を一括して穿刺療法としてまとめます)、肝動脈塞栓術の3療法が中心です。この他に、放射線療法や化学療法(抗がん剤投与)などがあります。
肝切除、肝動脈塞栓術、穿刺療法は、それぞれ長所・短所があり、一概に優劣をつけることはできません。がんの進み具合、肝機能の状況などの条件を十分考慮したうえで選択されます。
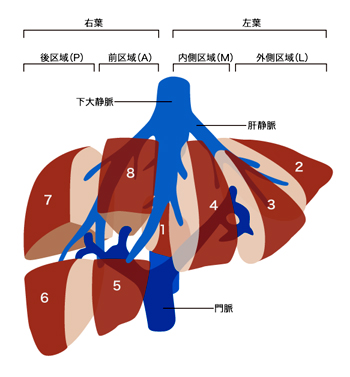
肝障害度
臨床所見、血液化学所見により3度に分類します。各項目別に重症度を求め、そのうち2項目以上が該当した肝障害度をとります。
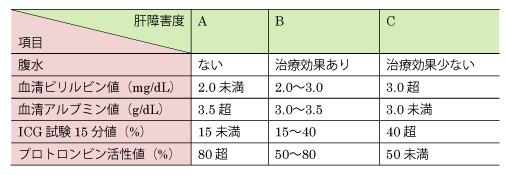
2項目以上の項目に該当した肝障害度が2ヶ所に生じる場合には高いほうの肝障害度となります。例えば、肝障害度Bが3項目、C項目の場合には肝障害度はCとなります。 また、肝障害度Aが3項目、B、Cがそれぞれ1項目の場合は2項目相当以上の肝障害と判断して肝障害度Bと判断します。
1.外科療法
1.肝切除
 手術による肝切除は、がんを含めて肝臓を切除し、最も確実な治療法のひとつです。最近では腹腔鏡による肝切除も徐々に行われつつありますが、一般には比較的大きな皮膚切開を必要とします。術後入院期間はおおよそ2週間で、合併症は出血、胆汁漏、肝不全などが挙げられます。手術に起因する死亡率は全国平均で約1~2%程度とされています。
手術による肝切除は、がんを含めて肝臓を切除し、最も確実な治療法のひとつです。最近では腹腔鏡による肝切除も徐々に行われつつありますが、一般には比較的大きな皮膚切開を必要とします。術後入院期間はおおよそ2週間で、合併症は出血、胆汁漏、肝不全などが挙げられます。手術に起因する死亡率は全国平均で約1~2%程度とされています。
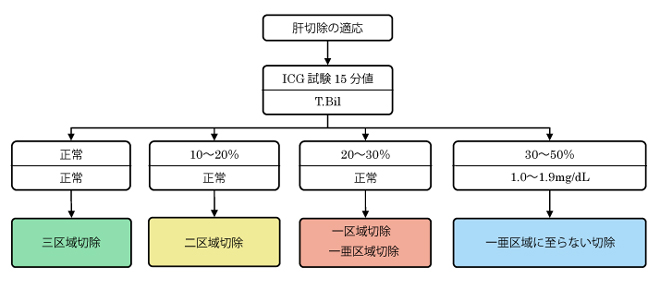
肝切除の対象となるか否かは、1) 腫瘍条件と2) 肝機能条件によって決定されます。腫瘍条件とは、肝臓がんの大きさ、数、分布などを示します。一般に、比較的大きな腫瘍や、単発あるいは少数の腫瘍の場合には肝切除が選択されますが、肝切除の対象と考える条件は、施設や時代によっても異なります。次に肝機能条件ですが、実際にはさまざまな肝機能の検査を行って、安全に肝切除が行われる基準を参考にしながら、肝切除の適応や術式が決定されます。
2.肝移植肝切除
日本では、脳死肝移植は法的には認められていますが、提供者の不足などの問題によって、実際にはほとんど行われていません。その代わり、主に近親者から肝臓の一部を提供してもらい、肝臓を移植する生体肝移植が大学病院を中心に行われています。
肝臓がんに対する肝移植はミラノ基準に合致する患者様については2004年1月から保険適応となっています。ミラノ基準とは前述の肝臓がんの腫瘍条件で、1) 単発ならば5cm以下、2) 3cm以下で3個以内、の場合を示します。肝移植の年齢制限は65歳以下とするところが多く、肝機能の面では肝硬変のために肝切除などの局所治療が困難な場合に、治療法のオプションとして考えられます。
2.穿刺療法
1.ラジオ波焼灼療法
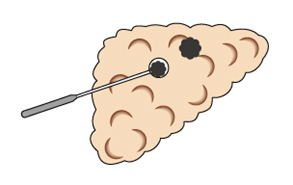 特殊な針を体外から肝がんへ挿し込み、通電することにでその針の先端部分から熱が発生し、がんを焼灼する治療法です。通常は、超音波をガイドに行いますが、CTや腹腔鏡、開腹下などで行うこともあります。一般にがんの大きさは3cmより小さく、がんの個数は3個以下の小型肝がんが対象となります。
特殊な針を体外から肝がんへ挿し込み、通電することにでその針の先端部分から熱が発生し、がんを焼灼する治療法です。通常は、超音波をガイドに行いますが、CTや腹腔鏡、開腹下などで行うこともあります。一般にがんの大きさは3cmより小さく、がんの個数は3個以下の小型肝がんが対象となります。
2.経皮的エタノール注入療法
無水エタノール(純アルコール)を肝がんへ注射して、アルコールの化学作用によりがん組織を死滅させる治療法です。超音波検査でがんの正確な場所にねらいをつけて針を刺し、エタノールを注入します。一般にがんの大きさは3cmより小さく、がんの個数は3個以下がこの治療の対象とされています。 穿刺療法は、がんの大きさ・数などの制限があることやがんの一部が残ってしまう危険性があるという欠点はありますが、比較的手軽に行うことができ、身体に与える副作用が少なく、短期間で社会復帰できるという利点があります。
3.肝動脈塞栓術
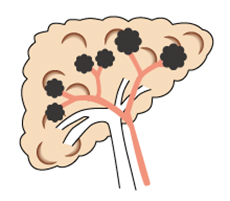 肝動脈塞栓術とは、がんに酸素を供給している血管を人工的にふさぎ、がんを兵糧攻めにする治療法です。大腿動脈からカテーテルを挿し込み、先端を肝動脈へ進めます。このカテーテルを通じて、塞栓物質を送り、肝動脈を詰まらせて、がんに供給する血流を遮断し、がんを死滅させます。肝機能の制限も比較的緩く、黄疸・腹水などがなければ施行可能です。副作用としては腹痛・吐き気・食欲不振・発熱などがあります。肝動脈塞栓術は他の治療法に比べ治療対象の制限が少ないため多くの患者様に対して行われています。ただし、完全に治ってしまう確率はあまり高くありませんので、繰り返し行ってがんを抑え込んでいくというかたちになります。
肝動脈塞栓術とは、がんに酸素を供給している血管を人工的にふさぎ、がんを兵糧攻めにする治療法です。大腿動脈からカテーテルを挿し込み、先端を肝動脈へ進めます。このカテーテルを通じて、塞栓物質を送り、肝動脈を詰まらせて、がんに供給する血流を遮断し、がんを死滅させます。肝機能の制限も比較的緩く、黄疸・腹水などがなければ施行可能です。副作用としては腹痛・吐き気・食欲不振・発熱などがあります。肝動脈塞栓術は他の治療法に比べ治療対象の制限が少ないため多くの患者様に対して行われています。ただし、完全に治ってしまう確率はあまり高くありませんので、繰り返し行ってがんを抑え込んでいくというかたちになります。
4.その他の治療
放射線療法は、骨に転移した時などに疼痛緩和を目的として行われることがあります。また、最近では陽子線、重粒子線などの放射線治療が、肝がんの治療に適応されることもあります。化学療法は、肝切除や穿刺療法、肝動脈塞栓術などの治療で効果が得られない場合などに行われることがありますが、治療効果があまり高くないのが現状です。(国立ガンセンターHPより改変)