胃がん
胃は、「胃袋」とも言うように、食道に続く嚢状の器官で、食べたものを一時蓄えたり消化したりする働きをしています。胃の壁は内側から、粘膜、粘膜下層、固有筋層、漿膜下層、漿膜の5層から成り立っています。胃がんは胃の粘膜から発生してきます。胃にはそのほか肉腫や悪性リンパ腫なども出来てきますが、胃の悪性腫瘍の大多数(95%以上)は「がん」によって占められています。
胃がんの症状
胃がんそのものによる症状と、胃がんに付随して起きる胃炎などによる症状とがありますが、その区別はなかなか困難です。一般的には早期胃がんには症状は無く、がんの進行によって症状が出現します。早期胃がんの症状は、合併する胃潰瘍や慢性胃炎の症状のことが多いと言われています。食思不振、悪心・嘔吐、るいそう、全身倦怠、吐血・下血 腹痛・腹部不快感、胸焼けなどいろいろな症状がありますが、症状の有無にとらわれず、定期的に健診を受け早期発見につとめるのが重要です。
診断
胃がんの診断には、上で述べてきた症状と全身の診察(視診、触診、聴診など)の結果を参考にし、種々の検査を行います。一口に胃がんの診断と言っても、胃の病変ががんであるかどうかといった質的な診断のほかに、それががんであった場合には早期がんなのか進行がんなのか、ほかへの転移はないのかといった、がんの拡がりについての量的な診断が必要になってきます。そのために、上に述べてきたような検査を適宜組み合わせて行う必要があります。
胃内視鏡検査
いわゆる「胃カメラ」と呼ばれる検査です。直径10ミリほどの長い管(スコープと呼んでいます)を口から胃の中に挿入して、胃の粘膜面を直接細かく観察し、必要に応じて組織の一部を採取します。このように組織を採取して顕微鏡検査を行うことを生検(せいけん)といい、がんの確定診断をするうえで極めて重要な検査です。拡大機構や画像強調が可能になり、範囲診断やがんか否かの診断に用いられます。また、内視鏡の先端に小型の超音波装置を取り付けた超音波内視鏡検査によってがんの深さや周囲リンパ節の診断が行われ、がんの広がりを判定します。
胃レントゲン検査
バリウムを飲んで行うレントゲン検査のことです。
食道や十二指腸との距離や病変の拡がりを診断する目的で胃がんを手術する前には必ずレントゲン検査を行います。内視鏡検査とX線レントゲン検査は、胃がん診断の「車の両輪」のようなものです。
腹部CT、超音波検査
がんの転移の有無を知るために行います。肝臓、リンパ節、腹水の有無、腹膜への転移を調べます。
腫瘍マーカー
すべてのがんで見られる現象ではありませんが、胃がんでも一部のがんでは血中に特定の物質を分泌しています。これを腫瘍マーカーと呼んでおり、がんの進行や再発の判定に役立ちます。腫瘍マーカーが正常範囲内である進行胃がんの患者様もしばしば見受けられますので過信も軽視もできません。
胃がんの病期(ステージ)
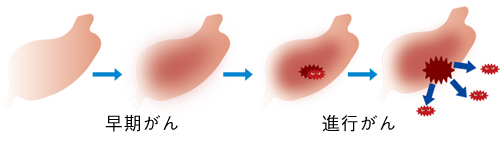
早期がんと進行がん
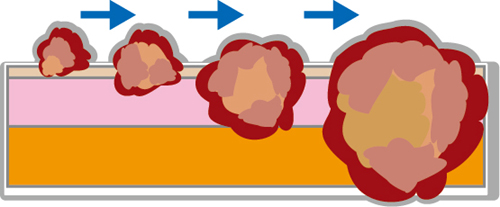
胃がんは胃の粘膜から発生します。粘膜は血管やリンパ組織に乏しいので、がんが粘膜にとどまるあいだはほとんど転移を起こしてきません。粘膜下層には血管やリンパ組織が豊富にありますので、がんが粘膜下層まで浸潤しますと転移が起きてきます。
しかし転移が認められるリンパ節は大部分が胃に接したものですので、この時期の胃がんは手術によりほとんど治癒します。がんの浸潤が固有筋層に達したり、あるいはこれを越えて深くまで浸潤するほど転移が激しくなり、手術してもがんを取りきれなかったり、取りきれたと思ったがんが再発してきたりします。そこで、がんの浸潤が粘膜と粘膜下層までのものを早期がん、それ以上のものを進行がんと呼んで区別しています。
胃がんの治療法
胃がんに対する治療法にはいくつかあります。手術療法が一般的ですが、抗がん剤を用いた薬物療法もあります。放射線療法は、特殊な場合には行われていますが、胃がんに対する治療法としては一般的ではありません。
手術療法
手術は胃がんに対して最も標準的な治療法で、がん細胞をすべて取り除くことで治癒を目指します。簡単に言えば、がん細胞のすべてが身体から取り除かれれば、それはすなわち、がんが治ったということになります。ただ、この場合の「すべて」とは、目に見えない細胞のひとつひとつも含めてということです。
しかし、手術はあくまで肉眼で見えるものを切除する局所療法ですから、がんがその局所にとどまっていれば最も確実な治療法になりますが、目に見えないレベルでがん細胞がその局所を越えて広がっている場合には、がんをすべて取り除くことはできません。再発が必至ということになります。その場合は再発の状況により再度手術を考慮したり、切除が困難であれば抗がん剤治療や放射線治療が行われます。
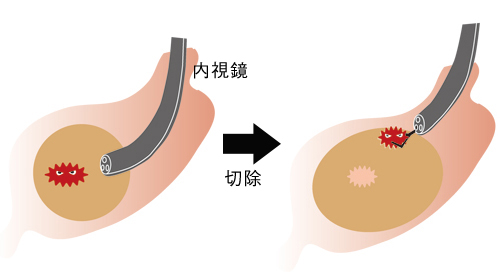
内視鏡的切除術
一部の早期がんに対して、内視鏡を使ってがんを切除することが行われています。ただし、リンパ節はまったくの手つかずになるため、リンパ節転移の可能性がある人に対しては行えません。内視鏡的治療の適応は、リンパ節転移の可能性がないことが原則であり、「胃がん治療ガイドライン」上、組織学的には、適応内病変は分化型で2cm以下の粘膜内がん。肉眼型は問わないが、陥凹型では潰瘍を認めないもの、とされています。
開腹手術
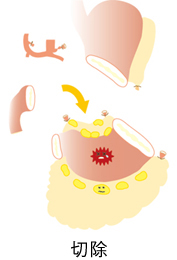
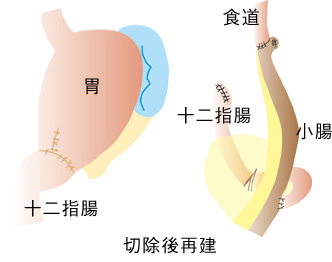
一般的には、みぞおちから臍横まで約20㎝、縦に切開し、胃と周囲のリンパ節を併せて取ってくる手術です。お腹の中を十分に観察でき、あらゆる状況にも対応でき、手術操作が確実にできることから、今でも胃がん治療の重要な手技のひとつです。胃の切除方法には大きく分けて3通りあります。胃の出口(幽門)側を切除する幽門側胃切除、胃を全部切除する胃全摘、胃の入口(噴門)側を切除する噴門側胃切除です。これらは、がんが胃のどこにどれだけの範囲で存在するかやその進行度によって決定します。また同様に胃がんの範囲や進行度によってリンパ節郭清(リンパ節をきれいに取り)ます。
腹腔鏡下手術
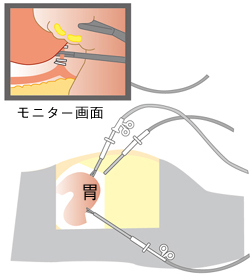 腹腔鏡下の胃がん手術は1990年代にわが国で初めて行われました。腹部に5mm~12mmの穴を数か所開けて、専用のカメラや手術器具を挿入し、モニター画面で腹腔内を観察しながら、器具を操作して胃の切除を行う方法です。
腹腔鏡下の胃がん手術は1990年代にわが国で初めて行われました。腹部に5mm~12mmの穴を数か所開けて、専用のカメラや手術器具を挿入し、モニター画面で腹腔内を観察しながら、器具を操作して胃の切除を行う方法です。
腹腔鏡下手術のメリットは、一般的には、傷が小さく手術後の疼痛が少ない、術後呼吸機能の低下が少ない、回復が早いため早期に退院できる、より鮮明に拡大した画像で血管などを確認できる、などが挙げられ、当院では比較的早期のがんに対し、積極的に導入しています。
胃がん術後の症状
胃は食べたり飲んだりした物を一時的に蓄えておくところです。胃がんに対して手術を受けると、胃が小さくなったり無くなったりしてしまいます。消化や吸収に大きな変化はありませんが、一度にたくさん食べられなくなりますので、1日の食事の回数を増やすなどの工夫が必要になってきます。また、食べたものが早期に腸へ流れ込むことによる症状(下痢、腹痛、冷汗、立ちくらみ等:ダンピング症状といいます)が出たりする場合があります。ゆっくり時間をかけ、よく噛んで食べるようにする必要があります。 当院では手術を受けられた方は術後に食事指導を行っています。
薬物療法
化学療法は抗がん剤を使用する目的によって、
- 手術で取りきれずに残ってしまった少量のがん細胞を死滅させて再発を予防する(これを術後補助化学療法と言います)
- がんに伴う苦痛を改善したり予後を延長させる目的で使用する
の2つに分類されます。手術成績向上のため、手術可能な患者様に対する術前化学療法の研究も進んでいます。高度リンパ節転移症例に対するティーエスワンとシスプラチンによる術前化学療法は、術前化学療法なしに比べて優れている可能性が高いことが示されています。現在、高度リンパ節転移を伴う症例に対して、術前化学療法がおこなわれるようになってきています。